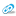Андрей Белкин — директор Клинического института мозга (КИМ), расположенного в городке Березовский неподалеку от Екатеринбурга. Главный специалист по медицинской реабилитации Уральского федерального округа, доктор медицинских наук, профессор двух кафедр УГМУ — нервных болезней и анестезиологии-реаниматологии. Про себя А.А. Белкин говорит так: «По специальности я нейрореаниматолог, как и министр нашего здравоохранения Вероника Игоревна Скворцова. Поэтому в крайнем случае у меня есть возможность ей послать смс-ку или позвонить, если творится какая-то вопиющая несправедливость».
Этот институт — детище профессора Белкина. Непонятно, как это ему удалось — создать уникальное медицинское учреждение, наполненное самой разнообразной и суперсовременной техникой, собрать и удержать всех необходимых специалистов, привлечь инвесторов, и всё это — в уральской глубинке, рядом с горнорудными шахтами, бескрайними лесами и торфяными болотами. Однако всё это существует и работает, привлекая специалистов не только из нашей страны, но и из-за рубежа. Об этом и многом другом — наша беседа.
— Андрей Августович, что представляет собой ваш Клинический институт мозга, как он начинался?
— Я всегда шучу, что КИМ — это коммунистический интернационал молодежи.
— Вашему КИМу 13 лет. Но начиналось все значительно раньше.
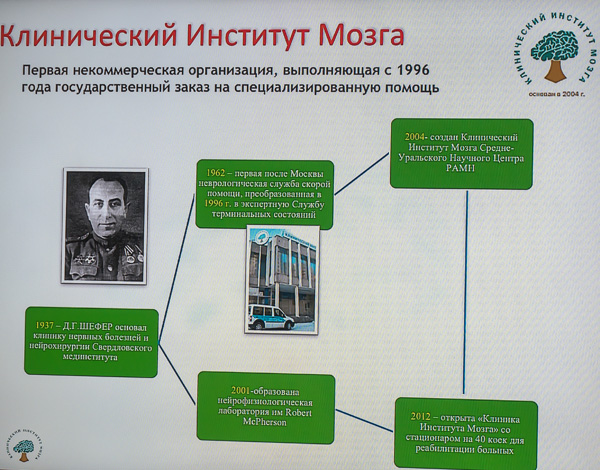
— Да, начиналось раньше. В 1937-м году клинику нервных болезней учредил Давид Григорьевич Шефер, известный профессор-невролог, основоположник уральской школы нейрохирургов. Это традиция, которую мы чтим. Каждый год мы совершаем Шеферовские чтения в память об учителе. Очень скромный, обаятельный, артистичный. Это он был основоположником не только нашей медицины, но и государственного частного партнерства. У него была одна из крупнейших в городе коллекций оригиналов художественных полотен. Необычная привычка для врача. А если вернуться к профессии, то в 1952 году в Свердловске появилась одна из первых в стране выездных инсультных бригад. Это была бригада, которая занималась лечением инсульта в домашних условиях. Диковинка. Раньше она появилась только в Москве. Екатеринбург стал вторым городом, где врачи такого профиля приезжали домой и лечили пациентов с инсультом. Но это давняя история.
А в 2001 году я возглавил клинику нервных болезней, самую крупную в Свердловской области. Ту самую клинику Давида Григорьевича Шефера. Я был ее руководителем в течение 8 лет и полностью реализовывал себя и как нейрореаниматолог, и как невролог. Это очень хорошая и ныне действующая клиника.
Но параллельно с этим меня интересовали еще кое-какие проекты, особенно после поездки на стажировку в американский университет Джонса Хопкинса в штате Мериленд. В трудные постсоветские времена, в 1991 году мне посчастливилось там постажироваться. И я, конечно, был потрясен. Я знал, что у нас плохо, но не знал, что до такой степени. И вот буквально последние несколько лет назад мы начали приближаться к моим представлениям 20-летней давности о том, какая должна быть неотложная медицина.
— Но они ведь тоже не стояли на месте.
— Страшно подумать, где сейчас они, если мы только подошли к тому рубежу. Но направление работы с тяжелыми пациентами меня очень интересовало. И в 2001-м году при поддержке одного из профессоров университета я организовал лабораторию нейрофизиологии. Он помог с оборудованием. Так мы начали работать. И буквально через три года создали клинический институт мозга, автономную некоммерческую организацию.
— Почему он к вам проникся симпатией и решил помочь?
— Я написал ему: слушай, товарищ профессор Роберт Макферсон, меня эти темы очень интересуют. Я написал профессиональное письмо, поставил вопросы, которые мне были интересны, касающиеся интенсивной терапии тяжелых пациентов. Пригласил в гости. Он приехал. Пожил у нас. Посмотрел, почитал лекции, потом предложил мне посмотреть университет Джонса Хопкинса. А это госпиталь №1 в США. Крупнейший университет. Там действительно можно потерять голову. В общем, я и потерял.
— Видимо, не совсем потеряли.
— Ну, надеюсь. Он прислал оборудование, на основании которого я начал формировать лабораторию физиологии, которая занималась изучением тяжелых пациентов. Наше становление началось с того, что появились люди, которые нас поддерживали во всех начинаниях. Мне, тогда еще едва практикующему доктору, государство доверило госзаказ на консультацию тяжелых пациентов. Моя лаборатория была выездной, мы ездили по всем больницам города, смотрели самых тяжелых пациентов, консультировали их.
— После инсультов?
— Не только. После травмы, после инсультов, после повешения, просто в тяжелом, часто критическом состоянии. Это были люди, которые задержались надолго в реанимации и не восстанавливали сознание. Государство платило деньги за каждую консультацию. По тем временам это были достаточные деньги, чтобы их аккумулировать и приобретать оборудование. Заказ становился все больше, все интереснее. В какое-то время мы не стали довольствоваться просто выездами — мы открыли стационар и стали лечить пациентов, которым не удалось выйти на уровень сознания на первом этапе. Мы стали собирать их и восстанавливать сознание.
— Удавалось?
— Ну, конечно, удавалось. Это было первоначальная, отправная точка для создания клиники. Мы сразу были ориентированы на тяжелых пациентов, которым не удавалось помочь в других местах.
А потом, увлекшись самим процессом восстановления, стали заниматься нейрореабилитацией. Это направление возникло в 2012 году. Я оставил клинику, перебрался сюда и еще какое-то время по заданию все той же Вероники Игоревны Скворцовой занимался сосудистой программой в качестве руководителя регионального сосудистого центра. В этом году хочу эту уже позицию оставить по причине того, что выросли люди, которые справляются и без меня.
Я сейчас сосредоточен на Институте мозга и на развитии реабилитации. Наша команда, которая сейчас всем этим занимается — все уникальные, штучные специалисты. Главный врач — кандидат медицинских наук Татьяна Юрьевна Сафонова. Она в прошлом главный терапевт Свердловской области. Профессор Илья Наумович Лейдерман возглавляет отделение анестезиологии и реаниматологии. Он ведущий специалист в стране по питанию тяжелых пациентов, автор национальных руководств. Заместитель главного врача по лечебной работе, кандидат медицинских наук Елена Анатольевна Пинчук — автор технологии диспансерного наблюдения за пациентами, перенесшими инсульт. Это технология, которая позволила уменьшить вторичную заболеваемость инсультом примерно на 30%. Главная медицинская сестра Ольга Александровна Бисерова — человек, который всю жизнь со мной работает. За это время она успела приобрести высшее медицинское и высшее экономическое образование. Два в одном. Наш главный финансовый бог Инга Валерьевна Бормотова, рачительная хозяйка, благодаря которой денег хватает на жизнь, даже если их мало. И вот такой небольшой административной командой мы и трудимся.
— На какие деньги вы построили Институт?
— Поскольку это частная клиника, то у нее есть инвесторы. Наши инвесторы — два замечательных человека — Ярослав Николаевич Рублев и Юрий Иванович Гончаров. Люди, далекие от медицины. Но когда узнали, что мы занимаемся такой реабилитацией, сказали — конечно, надо помочь. И вложили очень большие деньги, которых, может быть, сейчас им не хватает для того, чтобы поддерживать свой основной бизнес. Они занимаются ремонтом газовых магистралей.
— Почему у вас написано, что они построили храм?
— Я сказал им: «Бизнес здесь такой, как если б вы построили храм. То есть, вообще не бизнес. Не будет быстрой прибыли».
— Но дело богоугодное?
— Абсолютно. Возврат средств будет в течение 12–15 лет в лучшем случае. Но зато к этому возрасту вам будет приятно сознавать, что вы создали нечто действительно важное, социально ориентированное.
— Как к этому отнеслись власти?
— Поддержка местных властей была полная. Мэр города — замечательный человек Евгений Рудольфович Писцов и его предшественник Вячеслав Пиусович Брозовский делали и делают все, что в ограниченных возможностях небольшого муниципалитета.
— А это здание ведь старое?
— Здание было изначально медицинское. Здесь находилась противотуберкулезная больница.
— Ничего себе. А это не опасно?
— Здесь, кроме стен, ничего не осталось. Все конструкции были разобраны. Все было построено в соответствии с СанПинами. И получилось нечто беспрецедентное: один из самых современных медицинских центров, который походит на все лучшие мировые клиники, мною виденные. Здесь я пытался реализовать все свои фантазии, весь опыт, который мне показался интересным в создании подобных проектов. Мы сразу ориентировались именно на нейрореабилитацию как самую сложную и интересную науку.
Ведь что такое реабилитация? Она определяется количеством часов, которое потрачено на пациента. Соответственно, чтобы предоставить эти часы — должно работать очень много людей. В отличие от любой неотложной помощи — прооперировали, и ушел человек. Чем быстрее выписали, тем лучше. Реабилитация завязана на время.
— У вас здесь не оперируют, только реабилитация?
— Реабилитация. Восстановление возможностей. Операции в данном случае не нужны. У нас на 40 коек работает 166 сотрудников. Потребность любой больницы-тысячника — на 1000 коек 2500 сотрудников. То есть 2,5 сотрудника на каждого. Перенесете это на наши больницы, и вы понимаете, что они финансово существовать бы просто не смогли. Если учесть, что сейчас зарплаты съедают порядка 80% всего бюджета… Это подчеркивает то, что медицинский бизнес очень проблематичен, особенно в части реабилитации.
Поэтому здесь бОльшая часть сотрудников — люди с высшим образованием. Это тоже накладывает сложность, поскольку кроме собственно врачей здесь работают логопеды, клинические психологи, эрготерапевты, методисты. Содержание такого центра сложно и затратно.
— Каковы основные задачи клиники?
— У нас очень простые цели. Первое — определить, можно ли вернуть человеку возможности, которые он потерял в результате перенесенного острого заболевания. Здесь не нужно путать, скажем, детский церебральный паралич и остро перенесенное заболевание. Детский церебральный паралич или восстановление детей-инвалидов с детства — это не реабилитация, это абилитация. Это формирование функций, которых никогда не было. Мы же пытаемся вернуть утраченное. Разница очень большая. Поэтому мы берем тех пациентов, которые потеряли возможности, способности в результате перенесенного заболевания.
Первый вопрос, который мы решаем — оценить реабилитационный потенциал. Можем ли мы его восстановить? Если можем, то до какой степени мы можем в установленное время это сделать. Если не можем — учим пациента жить с тем, что осталось. Вот такая глобальная задача.
— О каких возможностях речь?
— О любых. Это может быть сознание, движение, речь, самообслуживание, что угодно. Скажем, кого-то волнует возможность шитья или рыбалки. Всё зависит от того, какие задачи формулирует сам человек. Глобально мы должны добиться такого состояния, чтобы степень его зависимости от посторонней помощи была минимальной. Это задача реабилитационной клиники. Но важно вот что: наши амбиции не должны превышать их субъективные желания. Иначе говоря, если мы видим, что человек может бегать, а он бегать не хочет, но хочет вышивать крестиком, — мы должны вернуть ему эту возможность, если только это в наших силах.
— Какова структура института?
— Мы движемся сверху вниз. Наверху лежат самые тяжелые пациенты — те, кого мы должны вернуть в сознание. Ниже — те, которых мы должны посадить, затем те, кто должен встать и научиться ходить. В структуре нашей клиники для решения этих задач есть все необходимые подразделения. У нас стационар, поликлиника, выездная бригада, тренажерные залы самых разных конструкций, технологические блоки для обучения ходьбе, эргоквартира, комната мультисенсорной стимуляции. Стационар построен так, как он должен быть построен для пациентов с ограниченными возможностями. Здесь нет никаких порожков, безбарьерная среда, всюду перила. Расширены дверные проемы, где можно проехать на кресле. Атравматичные поверхности, то есть, упав на пол, человек не разбивает голову, потому что специальное покрытие его защищает. За пациентами установлено тотальное видеонаблюдение. 180 камер следят за всеми действиями пациентов.
— И даже в туалете?
— Нет, туалет нас в меньшей степени интересует. Там есть тревожная кнопка. Кроме того, у пациента всегда есть при себе мобильная, носимая на себе тревожная кнопка, чтобы всегда можно было позвать на помощь. Это абсолютно обязательный элемент.
Вы спросили про туалет. У нас специальные санузлы. Они регулируются по высоте, по удобству для конкретного пациента. Каждый уровень оказания помощи, каждый этаж имеет световую гамму, определяемую необходимостью контроля эмоционального состояния. Психологи подобрали разные цветовые гаммы, и пациент маршрутизируется с верхнего этажа, самого тяжелого, до самого низа по мере того, как становится все более независимым от посторонней помощи.
— Почему у вас степень тяжесть движется сверху вниз, а не наоборот?
— По санэпидрежиму все, что связано с тяжестью состояния, с инфекцией — всегда идет сверху вниз. Это особенность инженерии, вентиляции.
— Правда ли, что ваш институт — первый в России, где была внедрена телемедицина?
— Да, в уже далеком 2009 году Свердловская область была единственной, где телемедицина вошла в государственную программу бюджетного финансирования, и мы на сегодняшний день консультируем здесь по проблемам нейрореабилитации всю страну. Это примерно 10 тысяч консультаций в год самых тяжелых пациентов.
— Это огромная цифра.
— Мало того: на сегодняшний день это единственная зарегистрированная в европейском реестре телемедицинских сетей клиника. Наша телемедицинская сеть — единственная в России, имеющая такой статус.
— Потрясающе.
— Да, мы первыми начали, и нас поддержали, мало того — помогли сделать это обязательным элементом, за это стали платить. Это заслуга нашего Минздрава и территориального фонда медицинского страхования. Передовые руководители вроде директора ТФОМС Валерия Александровича Шелякина помогают реализовать этот дерзкий телемедицинский проект, причем задолго до того, как его сделали официальным.
На сегодня у нас единственное в стране специализированное отделение реанимационной реабилитации. То есть мы можем реабилитировать пациента, находящегося без сознания. Ведь пациент не может быть в коме вечно. Любая кома заканчивается. Это только в «Санта Барбаре» три года лежал человек в коме, а потом встал и пошел.
— Ну почему? Маша Кончаловская уже четыре года в коме.
— Нет. Она давно уже не в коме. И Шумахер не в коме. Мы следим за этими ситуациями. Любая кома длится не более трех недель. Дальше наступает хроническое реактивное состояние. Человек уже открывает глаза. И Маша Кончаловская открывает глаза. И Шумахер. Просто уровень бодрствования, качество сознания — очень низкое. Это называется «вегетативное состояние». Растительная жизнь. И вот мы в числе первых в этой стране стали таких пациентов собирать и искать у них это сознание, пытаться его восстановить. В этом суть наших технологий, защищенных патентами. В этом суть моей научной работы и глобального научного направления всей нашей клиники.
Вот, скажем, у нас был пациент — известный хоккеист из челябинского «Трактора». Он получил тяжелую черепно-мозговую травму, находился без сознания. Мы пытались его реабилитировать еще на этом этапе восстанавливающегося сознания, то есть он лежал с открытыми глазами. Наша задача была оценить прогноз и попытаться его восстановить. Прогноз мы оценили как положительный, у него была перспектива на полное восстановление сознания выше уровня вегетативного. Мы начали с ним работать, но возникли проблемы нейрохирургического свойства. Мы вынуждены были его вернуть в нейрохирургическую клинику. Но после этого он к нам, к сожалению, не вернулся, история эта завершилась трагически.
— А почему? Неудачная операция?
— Да, были осложнения. Он не смог продолжить реабилитацию. Но в ряде случаев модель работает. Здесь задействовано много сотрудников, следящего оборудования, диагностического, нейрофизиологического. Дело в том, что внешних проявлений сознания на этом этапе мы не имеем. Они все спрятаны. Поэтому тут приходится пользоваться сложной аппаратурой.
— Я правильно понимаю, что это абсолютно уникально и в нашей стране нигде этого нет?
— Железки есть у всех. Но их надо скомпоновать. Ими надо уметь пользоваться. Вот это самое сложное. Технология. Методика.
Вот смотрите. Человек в родовых путях матери находится в коме. Рождаясь, он выходит из комы. Приобретает вегетативные реакции. Какие? Сначала он кричит. Потом начинает спать. Спит и бодрствует. Вот если взять ребенка, вышедшего из комы, или пациента, который вышел из комы, — есть некоторая аналогия. Пациент, который вышел из комы, тоже только спит и бодрствует.
— Раз есть такое сходство, то, может быть, нужно применять какие-то методики, сходные с процессом прихода в мир из родовых путей матери?
— Мы так их и рассматриваем. В диагностике. Пациент, который восстановил нормальный по структуре сон, сможет развиваться дальше.
— То есть сон — это главное.
— Один из первых признаков реабилитации. Второе. Ребенок начинает воспринимать окружающий мир. Если его не нагружать информационно, а держать в темной комнате — соответственно, он не разовьется. Он не получит никакой информации. Пациент в вегетативном состоянии тоже нуждается в том, чтобы мы его начали нагружать. Но, в отличие от младенца, у него есть опыт. У него есть база данных. Наша задача к этой базе подступиться, чтобы он мог вспомнить.
— «Вспомнить всё»…
— Да. Поэтому мы показываем фотографии родственников, подбираем музыку, которая более для него чувствительна, мы его держим в вертикальном положении, мы его высаживаем в кресло, выкатываем в людные места нашей клиники, чтобы он не находился в изоляции. Вот это называется мультисенсорное воздействие. Мы стараемся подготовить его к тому, что рано или поздно он окажется дома, у родственников. Это важный и сложный момент. И для пациента, и для родственников. У нас нет учреждений, которые занимаются такими пациентами. Есть комната, где лежит тяжелый пациент, и она воспринимается как склеп. Мы предлагаем родственникам изменить это представление. Он утром проснулся, вы его одели, посадили в кресло, выкатили в семейную комнату, занимаетесь своими делами, вы с ним разговариваете, общаетесь. Он просто вам не отвечает. То есть мы доводим его до состояния готовности находиться в таком положении. Одетым. Это для 90% родственников большое подспорье, потому что даже психологически воспринимается совершенно по-другому. Это человек — полноценный член семьи, просто сейчас он не может то-то и то-то.
Мы таких пациентов собираем по всей страны, в том числе по данным телемедицинского консультирования, и стараемся помочь. Мы сначала их смотрим на удалении, будь они в Хабаровске, в Ханты-Мансийске, в Краснодаре, в Санкт-Петербурге. Зачастую ситуация предполагает осложнения, которые развились у пациента во время операций. Психологически очень тяжело заниматься пациентом, который в лечебном учреждении стал хуже. И зачастую хочется его куда-то перевести — в специализированное учреждение, чтобы как-то себя оградить. Таких ситуаций очень много. Мы фактически всегда загружены такими пациентами. У каждого какая-то история, множество скелетов в шкафу. Вот сейчас у нас лежит тяжелая пациентка после автокатастрофы. Не разговаривает, не узнает, вроде бы ни на что не реагирует. Но мы оцениваем её реабилитационный потенциал как высокий.
— Сколько у вас пациентов каждый год?
— Тысяча пациентов. Из них, конечно, особенно тяжелых — около ста. Остальные — это пациенты, которые в сознании, у них другие функции требуют восстановления. Какие функции? Речевая — самая ключевая. И тут потребность настолько высока, что у нас работает девять логопедов, которые, по сути, в каждом пациенте принимают участие, не только восстанавливая способность говорить, но и восстанавливая, выравнивая лицо, глотание. Дают возможность нормально питаться. Эта задача оказалась более актуальной, чем даже речевая. Поэтому работы у них очень много. Мы оказались востребованы именно как клиника специалистов по речевой терапии, клинических логопедов. Таких пациентов очень много, и далеко не всем нужно госпитализироваться. Они ходят сюда как в дневной стационар.
— А медикаменты вы применяете?
— Мы разработали методику, которая позволяет усиливать эффект наших действий за счет медикаментозной стимуляции. В нашей стране зачастую суть медицинского лечения сводится к тому, что человеку назначают «волшебную капельницу». С «волшебными каплями». Выросло поколение людей, которое должно два раза в год пойти прокапаться.
— Почистить сосуды.
— Да. Это исходит из нашего менталитета. У нас национальный герой кто? Иван-дурак. Емеля. Чем они отличаются? Тем, что нашли свой счастливый билет, вытащили щуку — и делать ничего не надо. Пошел, проспался, утром проснулся богатым и счастливым. Это все распространилось на медицину. Дайте мне таблетку. Вот ту самую, волшебную, которая от всего.
У нас же практически нет медикаментов. Вернее так. У нас есть, конечно, медикаменты в большом объеме, потому что у нас реанимация. Имеется в виду, что волшебных таблеток нет, и нет такой процедуры, которая называется — «сейчас мы вам прокапаем». У нас нет капельниц как изолированной процедуры. У нас медикаменты выполняют роль модуляций. Они моделируют какое-то действие. Например, на занятие логопеда пациент идет и катит с собой капельницу с препаратом, который повышает активность мозга именно на тот момент, когда эта активность нужна. Во время занятий. Капать лекарства после обеда, когда пациент дремлет, не имеет никакого смысла. Если это не лекарство для сна.
Мы разработали методику индивидуального подбора лекарства, которое этому человеку может оказать стимулирующий эффект. Мы определили, что у каждого пациента (и это суть одного из наших исследований) есть свои рецепторы к каждому препарату. И задача наша — просто подобрать тот препарат, который действует на конкретный рецептор именно у этого пациента. И его использовать для модуляций эффективности занятий.
— Правда ли, что ваш центр — единственный на территории Евразии, занимающийся мобилизацией тяжелых пациентов?
— У нас есть карта — международная мобилизационная сеть. И там четко видно, что мы единственный такой врачебный центр. Поэтому не удивительно, что в национальном руководстве по реаниматологии, по интенсивной терапии мы пишем раздел, касающийся ранней реабилитации.
— Давайте перечислим ваши самые уникальные технологии.
— Первая технология — это лечение пациентов с хроническим нарушением сознания, перенесших критическое состояние — инсультов, черепно-мозговых травм, гипоксии, состояний разной этиологии. Это диагностика, экспертиза обратимости восстановления и, собственно, восстановление сознания. Вторая задача — это активизация пациентов, перенесших критическое состояние, это мобилизация, вертикализация, двигательная активизация, восстановление глотания, речи, двигательных навыков самостоятельного перемещения, ну, и восстановление высших функций нервной системы. Памяти.
— Слышала о вашей технологии навигационного картирования мозга. Что это такое?
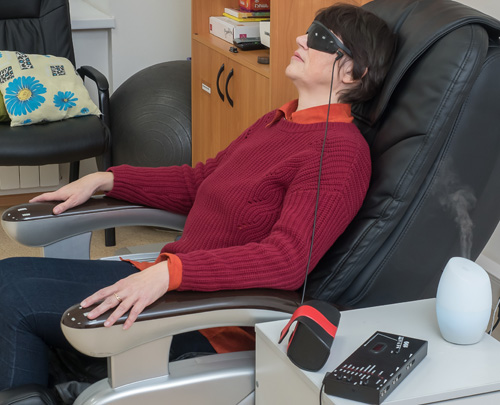
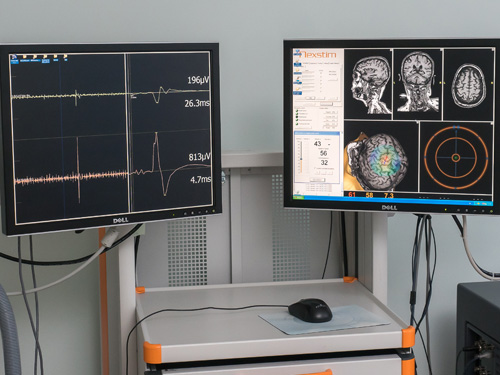
— Навигационное картирование — это технология, когда мы ищем моторные центры мозга, которые отвечают за отдельные двигательные функции. Делается это с помощью специального магнитного прибора, чем-то напоминающего МРТ. У нас в стране впервые в мире внедрен этот метод. Мы его и запатентовали и сегодня научились использовать не только для распознавания участков мозга, где произошла «поломка», но и для стимуляции. Есть утраченная функция — нет движения в руке. Если нет движения руки, значит что-то случилось с центром в голове, который этим процессом управляет. Мы ищем такой центр. Но эти центры не статичны. Суть открытия в том, что они смещаются, и мы должны найти их в том месте, где они сейчас находятся. Если нам это удается, стимуляция этого центра дает шанс на восстановление утраченной функции. Воздействие мощного магнитного поля на нужную зону, её возбуждение, в сочетании с другими способами (пассивное движение, робот руки, электростимуляция), — мы по сути дела цепочку замыкаем в единый процесс. Есть орган управления, есть исполнительный орган. Стимулируя и то и другое, мы можем восстановить функцию.
— Среди ваших реабилитационных методик — даже настоящая квартира. Зачем?
— Мы по западному подобию создали эргоквартиру, где пациент отрабатывает бытовые навыки — не на муляжах, а реально действующие. Там всё настоящее, работающее. Кухня, плита, краны с водой. Там их учат, как всем этим пользоваться. Как зашнуровать ботинки, как одеться-раздеться. Как включить душ.
— В чем ваша уникальность с позиций организации здравоохранения?
— Клиника, будучи частной, стала государственным центром по потоку пациентов. Это современная система оказания реабилитационной помощи, работающая, по сути, на всю страну. Да, мы берем себе самых тяжелых, но мы понимаем, что не можем вылечить всех. Мы их смотрим и определяем, кого куда дальше направить на реабилитацию. Но все проходят через нас в телережиме. Здесь интересна наша модель именно организационно — как можно использовать телемедицину. Маленький, казалось бы, центр, а мы видим всех.
— Где этот телемедицинский центр находится?
— Да везде. Это виртуальная реальность.
— То есть нет какой-то комнаты, где сидят специалисты и проводят телемосты, консультации?
— Нет, зачем. Люди делают это со своего рабочего места. Все места имеют wi-fi. Здесь все подключено. Существует расписание, кто проводит сегодня консультации. Скажем, сегодня такая-то больница показывает своих четырех пациентов. Врач смотрит — этот поедет туда, этот сюда. Он пишет направление, отправляет по электронной почте. Пациент в положенный день выезжает для медицинской реабилитации. Это маршрутизация. Так выглядит телемедицинская консультация.
— В данный момент такая консультация тоже проходит?
— Да, вот смотрите. Пациент находится в больнице в Курганской области. С Курганом мы, кстати, очень плотно работаем. 50–60 пациентов в год мы берем от них. Этот пациент после инсульта. Полчаса такого диалога — и мы принимаем решение, как поступить дальше. Очень важно, что мы можем полностью управлять головной камерой с нашего места. Мы можем отъехать, можем повернуть. Серия наших исследований по этому поводу показала, что при хорошем качестве видеосигнала достоверность прикроватного и удаленного обследования коррелируют. То есть мы можем доверять такому консультированию. Мы приходим к выводу, что использовать телемедицинские консультации уместно.
— Какова география ваших пациентов?
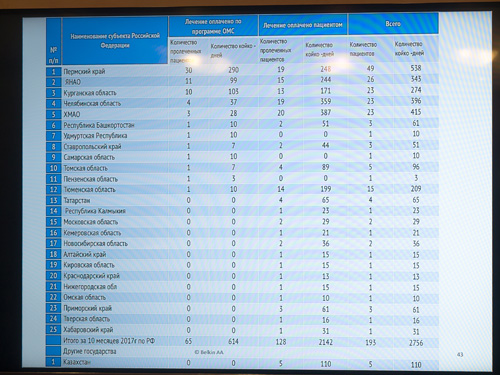
— Самая обширная. Приморье, Курган, Челябинск, Башкортостан, Удмуртия, Ставрополье, Самарская область, Омская, Пензенская, Тюменская, Татарстан, Калмыкия… Перечислять можно долго. Даже Московская область. За 10 месяцев проконсультировано 2700 пациентов из 30 регионов. Были такие времена, когда людей в таких состояниях отправляли за границу. Но сейчас все специалисты знают: можно отправить сюда. По крайней мере, за государственные деньги. Сейчас практически никто таких пациентов за границу не отправляет.
— А вообще есть смысл отправлять за границу или ничего другого там всё равно не получится?
— Надо просто понимать, что это длительный процесс реабилитации, и столько денег ни у кого нет. Волшебных результатов ни у кого не получено. Мы сопоставляем свои данные с данными западных открытых источников, с близкими по направлению клиниками, — чудес никто не производит. В отдельных случаях мы даже действуем более успешно, потому что мы лечим не всех подряд. Мы отбираем пациентов на основании реабилитационного прогноза.
— Слышала, вы сотрудничаете с МГУ…
— Главный специалист России по клинической психологии Юрий Петрович Зинченко из МГУ заинтересовался нашим опытом работы с пациентами. Предложил сотрудничество. Мы с гордостью восприняли. Сам великий академик Крылов, который в свое время поднял нейрохирургию в стране, освятил нашу клинику своим приездом. А из последнего — к нам приезжал директор известнейшего в Европе, крупнейшего института Гудмана. Это мощнейший реабилитационный центр. Это, пожалуй, был самый спокойный визит, потому что ему ничего здесь диковинным не показалось. Он сказал: «Ну, так это нормально, так, собственно, и надо работать». Остальные удивляются.
— Знаю, недавно вы были признаны лучшей в России организацией третьего этапа реабилитации.
— Да, есть такая награда. Но для меня самое важное то, что мы аккредитованы как европейский образовательный центр. Мы можем учить специалистов по нейрореабилитации. Получили сертификат. Сюда приезжают западные специалисты. Мы можем учить так, чтобы потом они сдавали европейский экзамен.
— Но ведь к вам и российские специалисты едут. Даже из Москвы.
— Да, недавно как раз была бригада врачей из столицы, которую возглавил главный реаниматолог-анестезиолог Москвы Денис Проценко. Очень талантливые были люди. А вот его слова:
Клинический институт мозга — одна из лучших мировых практик по реабилитации инсультных больных, где реабилитация начинается уже в тот момент, когда пациент в тяжелом состоянии пересек стационар.
У нас побывало уже 200 курсантов со всей страны. Пермский край, Курганская, Тюменская, Курская, Приморский край, республика Бурятия, Марий Эл — вот это перечень территорий, откуда приезжали бригады. Мы учим очень активно, но не очень много.
— Не берете количеством?
— Да. Нам важен интерес к этому вопросу. Мы берем одну команду в месяц, занимаемся с ней пять дней с понедельника по пятницу с 8 утра до 8 вечера. 12 часов 5 дней в неделю. Они уезжают отсюда с навыками работы по восстановлению самых тяжелых пациентов.
Одним из важнейших событий в этом смысле стало создание совместно с Уральским медицинским Университетом Института медицинской реабилитации, где мы будем первично обучать специалистов по совершенно новым дисциплинам: врач физической и реабилитационной медицины, клиническая логопедия, эргофизиология — уже сейчас на этих специалистов есть огромный спрос, а будет еще выше.
— Вы говорите о государственно-частном партнерстве. В чем это партнерство? Что такое лечение стоит пациенту?
— Ничего не стоит.
— Но у вас на сайте есть раздел платных услуг.
— Система предоставляет помощь, она совершенно бесплатна для того контингента больных, о которых мы говорили. Всё идет в рамках обязательного медицинского страхования. Если человек прошел всё, что государство ему пообещало (а это 30 дней реабилитации), но имеет потребность в том, чтобы еще доработать, дозаниматься, то это уже платно. Конечно, чего греха таить, 30 дней — это в ряде случаев маловато. Курс должен быть 60–90 дней реабилитации. Государство сегодня может предоставить только 30. Поэтому остаются возможности. Скажем так: государство гарантирует пациенту реабилитационную попытку.
У нас есть пациенты, у которых проблема реабилитации имеет давнишнюю историю. Бесплатно мы берем только «острых». А у него, скажем, пять лет назад была травма, и до сих пор остаются проблемы. Он тоже может к нам прийти, но уже не по ОМС.
— Вы беретесь и за такие случаи?
— Если мы видим у него реабилитационный потенциал — возьмемся. Но если мы видим, что он всего возможного достиг, у него уже всё восстановилось, что могло восстановиться, и мы ничего к этому ничего не добавим, — не станем человека зря обнадеживать.
— Это ведь важный этический момент — не обманывать, не обнадеживать зря, не заставлять тратить немалые деньги впустую.
— Абсолютно. Если о нас узнали многие, то лишь благодаря тому, что репутация у клиники на высоте. Мы не беремся за случаи, где ничего дать не можем. Даже за деньги. Коммерческий интерес здесь не может преобладать. Тем более что суть отношений с пациентами реабилитации несколько другая. Если в неотложной помощи цель — спасти, то наша задача решить проблему, которую пациент сформулировал. То есть мы сразу договариваемся о том, ради чего он здесь. Я спрашиваю на обходе: «Вы зачем сюда приехали?» — «Мне нужно ходить по квартире». — «Ясно. Вы будете ходить по квартире». Для нас это означает, что ему нужно последовательно научиться стоять, делать шаг, пройти 20 метров. Если мы решаем эту задачу — он уезжает удовлетворенный. И мы удовлетворены. Приезжает другой: «Я приехал, накопил денег, хочу руку восстановить, у меня рука не двигается». Я говорю: «Мы руку вам не восстановим». «Да как же так?» Я говорю: «Ну и что, зато мы можем научить вас выполнять все навыки, для которых нужна эта рука, а ее сделаем рукой-помощницей. Хотите?» «Хочу!» Хорошо, работаем. Единственное противопоказание — нежелание пациента проходить лечение. Отказ.
— Такие есть, кто не хочет лечиться?
— Естественно. Реабилитация — это процесс активный. В нашем случае реабилитация — это процесс обучения. Мы просто показываем, как.
— Это работа. И работа тяжелая.
— Безусловно. К вопросу о Емеле — там делать ничего не надо. Само всё делается, само всё едет. Здесь другой принцип. Само ничего не будет — надо потрудиться. Семь потов сойдет, прежде чем что-то получится. Поэтому, если в течение двух дней не удается мотивировать пациента, толку будет мало. Приезжают пациенты уставшие, разбитые, они просто не могут, устали и морально, и физически. И наша задача — за пару дней, когда они приезжают из других больниц, разогреть, расшевелить. Многих просто накормить. Потому что кормление в больницах не способствует укреплению. Чаще всего нам это удается. Очень редко не удается.
— И если не удается?
— Тогда мы пациента выписываем. Говорим: вы поезжайте, отдохните дома. Мы не отказываем ему, просто предлагаем посмотреть на ситуацию со стороны. И часто они возвращаются. Начинаем работать…
— Наверняка у вас грандиозные планы.
— Да, мы, например, придумали проект реабилитационного модуля на 100 посещений. Такие модули можно устроить во всех профильных медицинских учреждениях. Тут огромные возможности. Работа с государством не обязывает государственные больницы. Человек открыл такой модуль, получил лицензию, государство ему дает заказ. В этом суть партнерства.
А это — активные разработки того, что мы хотим сделать у себя. У нас здесь достаточно земли, лес. Красиво. Хотели пансионат открыть для пациентов, которые только для дневного стационара приезжают. Ведь многие едут издалека. Тратиться на койку неэкономно и нецелесообразно. Гостиницы дороги, неудобно расположены. Надо добираться. Чтобы сэкономить средства и сделать людям комфортное проживание, нужен пансионат. Это тоже западная практика, давно известная. Мы хотим её использовать у себя. Идей множество — только воплощай. Но нужны инвесторы.
— А ведь у вас есть инвесторы.
— Им сейчас самим впору помогать. Времена для их отрасли далеко не самые лучшие. Но мы не теряем надежды. Ищем. И чаще всего находим.
Беседу вела Наталия Лескова
Фото Андрея Афанасьева