Репортаж из уникального отделения, где полвека назад зародилась детская гепатобилиарная хирургия
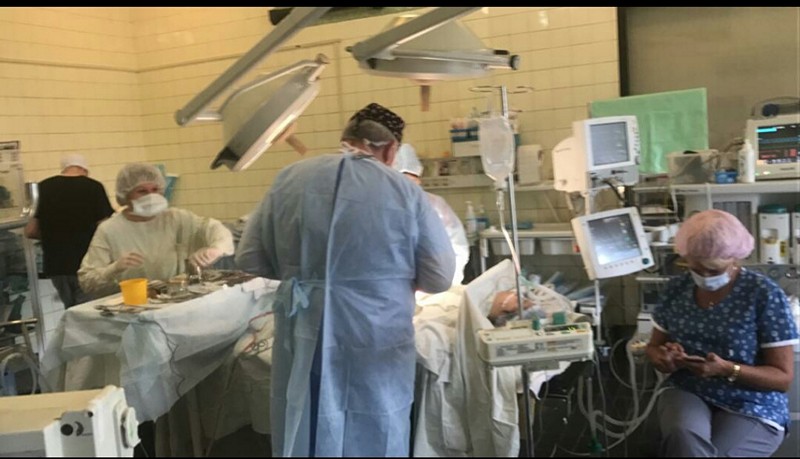
Отделение в Детской городской больнице Святого Владимира уникально тем, что здесь сочетается практически вся детская абдоминальная хирургия – начиная от детской колопроктологии и заканчивая хирургией поджелудочной железы, которая является одним из самых сложных разделов хирургии.
Полвека трудностей и побед
Сейчас сложно себе представить, что детская хирургия отделилась от взрослой не так давно, а 50 лет назад детской гепатобилиарной хирургии как отрасли вообще не существовало, и этой проблемой занимались общие хирурги.
Однако нашлись люди, которые взяли на себя создание этого узкого раздела детской хирургии, и произошло это в стенах детской городской клинической больницы Святого Владимира – в те годы знаменитой Русаковки, которую называют «бабушкой московской педиатрии».
В 60-е годы прошлого века под руководством выдающегося хирурга, академика АМН СССР Станислава Яковлевича Долецкого этим направлением занялся профессор Валерий Григорьевич Акопян, который, по сути, стал основоположником детской гепатобилиарной хирургии в нашей стране.
Взрослые и дети – похожие, но разные
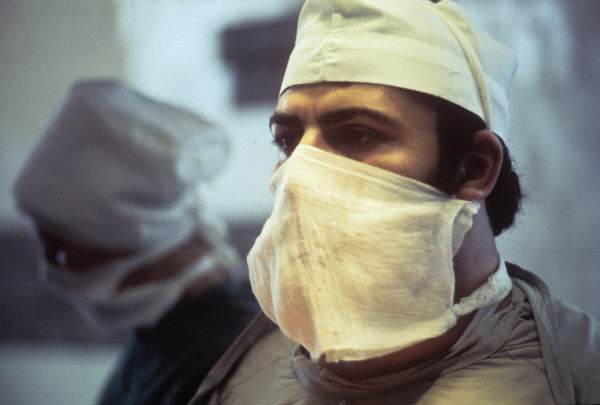
«Надо понимать, что взрослая гепатобилиарная хирургия – не то же самое, что детская, – подчеркивает заведующий отделением абдоминальной хирургии больницы им. Святого Владимира Манвел Акопян. – Нельзя автоматически проецировать все методики, технологии и наработки на детей. Есть кардинальные отличия. У взрослых это в основном приобретенные заболевания гепатобилиарной системы. Тот же калькулезный холецистит у взрослого и ребенка кардинально отличается. У взрослого причина – разного рода обменные нарушения, которые развиваются из-за неправильного питания, а у детей – в основном врожденные аномалии развития желчевыводящих протоков».
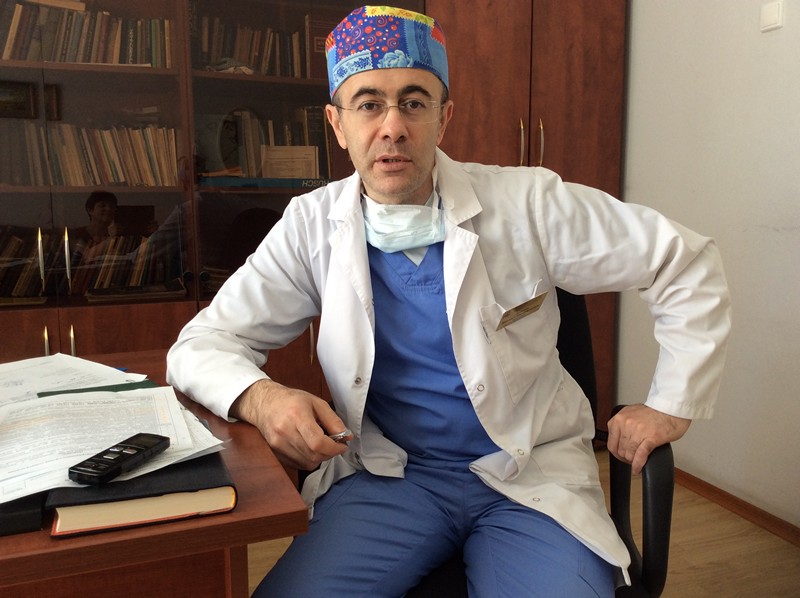
Каким образом у четырехлетнего ребенка образуются камни в желчном пузыре? Опыт показывает, что у 99 процентов причина анатомическая – существует порок развития желчного пузыря или пузырного протока, что приводит к нарушениям оттока желчи, и желчные кислоты выпадают в осадок в виде своих солей. Образуются камни. У взрослых механизм совсем другой.
Способ оперирования тоже отличается, как и подходы к лечению, и методы диагностики, и сроки оперативного лечения. Нужно ли в случае с ребенком спешить на операционный стол или лучше подождать? «Бывает по-разному, – рассуждает Манвел Акопян. – Бывают ситуации, когда мы ждем, чтобы ребенок немножко подрос, потому что маленькие, узкие протоки не позволяют аккуратно работать с ними. Иногда мы видим камни в желчном пузыре даже у новорожденных детей. Но не можем их оперировать – ведь у них желчевыводящие протоки имеют диаметр около миллиметра. При современных технологиях это возможно, но чревато тем, что узкий анастомоз может зарубцеваться, и тогда мы получим серьезные осложнения в виде рубцового стеноза».
«Каменные» дети
Насколько часто встречаются такие патологии у детей? Врачи отмечают, что всё чаще. Причина – значительно чаще стали диагностировать те патологические состояния, которые раньше не видели.
Но только ли дело в улучшении диагностики? К сожалению, объективно таких детей тоже становится больше. В частности, это касается холециститов у подростков. Вероятно, виной тому фаст-фуд, которыми некоторые из них увлекаются. «Конечно, это вредно, и мы не устаём об этом говорить, – подчеркивает Манвел Акопян. – Хотя у нас нет достоверных исследований, которые говорят о такой корреляции. Но то, что улучшилась диагностика, – достоверный факт. Сейчас в каждой поликлинике есть аппарат УЗИ, специалисты, которые могут увидеть проблему. Есть жалобы или нет, все дети проходят диспансеризацию, и те изменения, которые раньше оставались незамеченными, сейчас диагностируются на доклиническом этапе – до появления жалоб».
Однако нередки случаи, когда дети попадают к врачу в запущенном состоянии. Какие же первые симптомы, на которые стоит обратить внимание? Это боль в животе, в эпигастрии, у более старших детей – в правом подреберье, более поздние симптомы – желтуха, рвота, изменение стула. Если родители или участковые педиатры узнали о таких проблемах, ребенка надо незамедлительно направлять на исследования.
От и до
Отделение в Детской городской больнице Святого Владимира уникально тем, что здесь сочетается практически вся детская абдоминальная хирургия – начиная от детской колопроктологии и заканчивая хирургией поджелудочной железы, которая является одним из самых сложных разделов хирургии.
В отделении оперируются дети с проблемами гепатобилиарной зоны, включая кисты, как паразитарные, так и непаразитарные, например, кисты холедоха, для которых характерно расширение общего желчного протока.
Киста холедоха – это тяжелый порок развития желчевыводящих протоков. С этим диагнозом рождаются. При таких кистах наблюдается аномалия строения стенки желчевыводящих протоков, в результате чего происходят сложные воспалительные изменения, проток сужается, вышележащие части, наоборот, расширяются вследствие того, что давление увеличивается, и со временем желчь перестает поступать в 12-перстную кишку.
Стул становится белым (ведь именно желчь окрашивает стул), сами дети – желтыми, поскольку нет выхода желчи, пигменты поступают в кровь и окрашивают все ткани – даже глаза становятся желтыми.
«Недавно из инфекционной больницы к нам была переведена девочка с кистой холедоха, – рассказывает Манвел Акопян. – Сейчас мы снизили давление на протоки, желтуха ушла, состояние улучшается. Как только мы стабилизируем её состояние, возьмем на радикальную операцию».
Есть дети, которые оперируются повторно – в том случае, если происходит рубцовый стеноз и развивается механическая желтуха. Сейчас в отделении лежит мальчик, у которого после первой операции в другой клинике произошел рубцовый стеноз, и ему потребовалась вторая операция.
Опасные игры
Лежат здесь также с различными травмами поджелудочной железы, в том числе тяжелыми. Сейчас, например, здесь лечится мальчик девяти лет, который в школе ударился животом об скамейку. Дети бегали, играли, толкались – обычная, вроде бы, бытовая травма. Но в результате ребенок получил разрыв двенадцатиперстной кишки в двух местах, полное пересечение поджелудочной железы.
«Была сложная реконструктивная операция, – вспоминает Манвел Карапетович. – При таком повреждении невозможно просто сшить и забыть, потому что двенадцатиперстная кишка – это тот раздел ЖКТ, который хуже всего поддается каким-либо восстановительным манипуляциям. Её пришлось отключить от пассажа и отвести другим путем. Был сформирован анастомоз поджелудочной железы. Были осложнения после операции – сформировался свищ, швы разошлись, но мы с этим справились консервативно. Сейчас ребенок ест, пьёт, просится домой. Раны зажили, и скоро мы его выпишем».
В прошлом году из другого региона России сюда привезли девочку после автоаварии. Произошла очень тяжелая травма также с разрывом двенадцатиперстной кишки, поджелудочной железы, печени, целостность диафрагмы была нарушена – она ушла в грудную клетку.
«На месте» диафрагму ушили. Там оперировали взрослые хирурги, и с частью проблем они справились. Но после ушивания 12-перстной кишки образовалась билома – желчь свободно вытекала в брюшную полость, где локализовалась в виде кисты.
В этом состоянии ребенка привезли в больницу Святого Владимира. Её оперировали в течение шести часов. Было наложено семь анастомозов. Все они зажили, расхождения швов не произошло. Девочку выписали. «Через полгода после выписки она вернулась на дообследование – веселая, с бантиками, – рассказывает Манвел Акопян. – Не узнать. Мы убедились, что всё хорошо, и отпустили её домой. Я считаю, что это большая победа, и это далеко не единственный случай в истории отделения, когда удалось вытащить ребенка из почти безнадежной ситуации – можно сказать, с того света».
Наталия Лескова.
Фото автора.