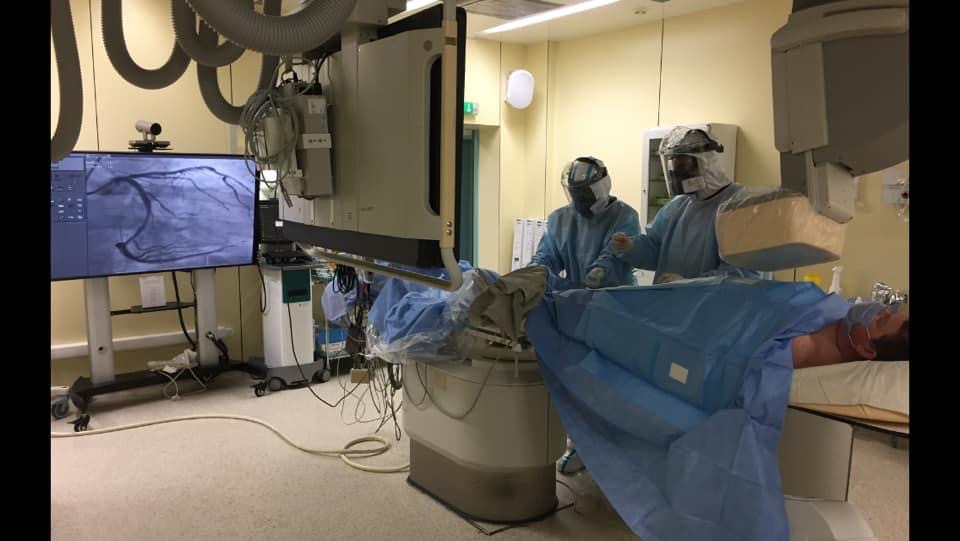
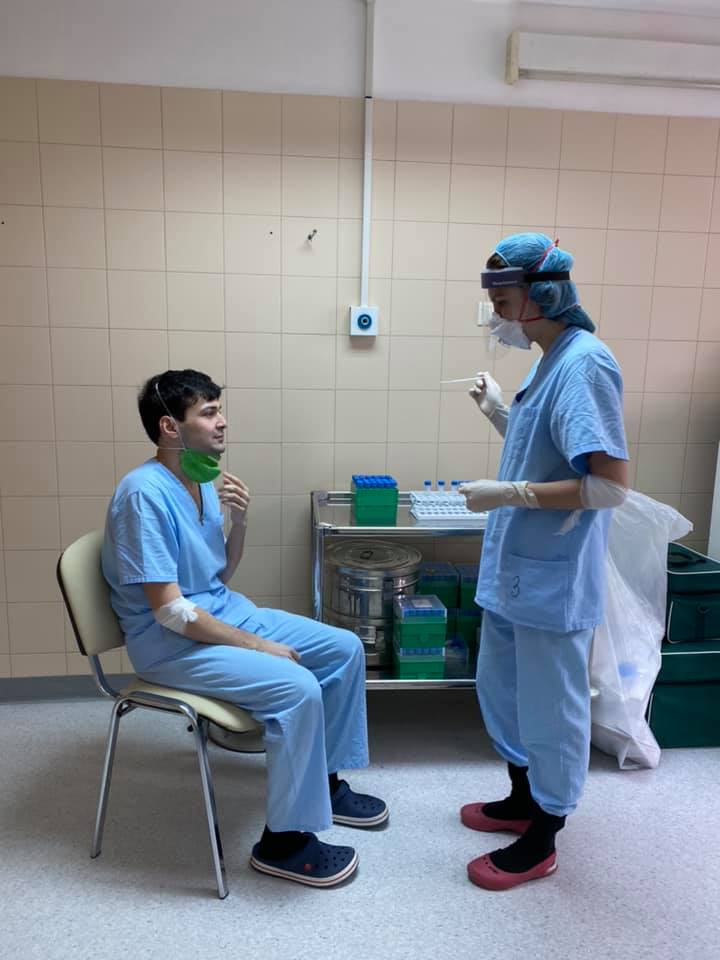
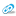НМИЦ кардиологии Минздрава России (знаменитый Чазовский кардиоцентр) стал одним из федеральных медицинских центров, перепрофилированных под прием пациентов с ковидной инфекцией. Чему научил этот неожиданный опыт и что помогло всё это пережить, – наш разговор с Наной Вачиковной Погосовой, заместителем генерального директора Национального медицинского исследовательского центра кардиологии Минздрава России, президентом Национального общества профилактической кардиологии, доктором медицинских наук, профессором.
– Нана Вачиковна, вы и ваши коллеги никогда не занимались инфекционными заболеваниями. Перепрофилирование стало неожиданностью?
– Несомненно, но такая же ситуация была и в других федеральных центрах и университетских клиниках. Среди них были даже центры хирургической направленности. Они в ещё меньшей степени, чем мы, занимались до того терапевтическими пациентами. Кардиологи нередко сталкиваются с пневмониями, другой бронхолегочной патологией. Хотя новая коронавирусная инфекция и связанные с ней пневмонии были совсем не похожи на известные ранее бронхолегочные заболевания.
– В Центр поступали обычные пациенты с COVID-19 или у них была какая-то сопутствующая сердечно-сосудистая патология?
– Сначала это были самые разные пациенты, но постепенно наметился некоторый акцент в сторону кардиопатологии, что понятно: диспетчеры «скорой» знали, куда направляют, и если они видели сочетание ковидной инфекции и острой сердечно-сосудистой патологии – например, острого инфаркта миокарда или острого коронарного синдрома – то нередко пациента везли к нам. Поэтому у очень многих было сочетание этих заболеваний.
– Наверняка у таких пациентов новая коронавирусная инфекция проходила тяжелее. Это так?
– Действительно, наличие сердечно-сосудистого заболевания утяжеляло течение коронавирусной инфекции, выздоровление происходило медленнее и тяжелее. Конечно, со временем будет сделан глубокий анализ всех пролеченных пациентов с учетом множества факторов, повлиявших на исходы лечения, но уже сейчас очевидно, что было несколько заболеваний, которые существенно утяжеляли процесс лечения. Это, в первую очередь, сердечно-сосудистые заболевания, сахарный диабет, выраженное ожирение, а также наличие в анамнезе тяжелой бронхолегочной патологии и тяжелых гематологических заболеваний. У нас были такие пациенты, выхаживание которых потребовало без преувеличения героических усилий разных специалистов Центра, от реаниматологов до волонтеров, которые помогали ухаживать за пациентами. Самые интересные их этих клинических случаев представлены на сайте Центра. Считаю, что некоторые из них сродни чуду.
– Знаю, за всё время эпидемии вы не потеряли ни одного врача. Как вам это удалось?
– Думаю, что огромное значение имела установка руководителя Центра академика С.А. Бойцова, который с первых дней обозначил защиту здоровья сотрудников как одну из главных целей. С первых же дней много внимания уделялось организации работы санпропускника, строго соблюдался режим разделения на «зеленую» и «красную» зоны. Жестко контролировался персоналом санпропускника процесс надевания и снятия средств индивидуальной защиты. Причем сотрудники помогали друг другу надевать и снимать СИЗы. Были приобретены качественные костюмы, респираторы и другие средства защиты. Мы не начали свою работу, пока у нас не появилось достаточного количества этих средств.
Мы часто тестировали на SARS-CoV-2 всех медицинских работников и сотрудников хозяйственных служб. Поначалу люди даже обижались: зачем так часто? Однако все это препятствовало распространению инфекции. Эпидемия показала, как важна дисциплина. Бдительность теряется очень быстро. Один раз нарушил, другой – и кажется, что не произойдет ничего страшного. Но это не так.
– Многие ли ваши сотрудники переболели?
– Такие случаи были, причем не только среди сотрудников «красной» зоны, но и «зеленой», сотрудников хозяйственной службы. Самое главное, что положительный тест на SARS-CoV-2 не всегда равносилен заболеванию. Более 40% наших сотрудников с положительным тестом не имели вообще никаких симптомов новой коронавирусной инфекции. У части сотрудников отмечалась более или менее выраженная клиническая симптоматика, в основном в виде в виде субфебрильной температуры, кашля и аносмии.
– А если тест был положительный, сотрудник прекращал работу?
– Самоизоляция на 14 дней в этом случае обязательна, какую бы важную роль этот специалист ни играл. Уверена, что и это сыграло важную роль в том, что мы сохранили жизни всех наших сотрудников.
– Чему вас научила эта эпидемия?
– Это был очень ценный и необычный опыт. Его можно сравнить с лавиной, которая несется на тебя, причем от нее не спрятаться, не скрыться. Опасность была везде. Было непросто и психологически, и физически. Но с другой стороны вся эта ковидная история показала удивительный пример единения. Всегда можно было обратиться за советом к коллегам из других клиник, кто работал дольше, накопил опыт. Каждый день мы сталкивались с проявлениями душевной чуткости, желания помочь. Приходили волонтеры, которые реально помогали. С нами работали организации, которые поддерживали, причем абсолютно безвозмездно. Возникло ни с чем не сравнимое чувство человеческого братства.
– Когда намечен возврат центра к профильной кардиологической помощи?
– Плановый прием пациентов возобновится со 2 июля. Очень хочется скорее вернуться к нашей обычной клинической практике. Многие пациенты очень ждали этого дня, звонили в колл-центр, интересовались, беспокоились. А еще очень хочется вернуться к выполнению научных проектов. Это тоже важная сторона нашей работы.
– Какое-то время мы должны будем сохранять эпидемическую настороженность. В этой ситуации может вырасти значимость дистанционного консультирования пациентов, телемедицинских технологий. Это особенно важно в сфере вторичной профилактики сердечно-сосудистых заболеваний, кардиологической реабилитации. Несмотря на то, что высокотехнологичные методы лечения развиваются и совершенствуются, становятся более безопасными, потребность в реабилитации ничуть не уменьшается. Как показывает отечественный и мировой опыт, пациенты нуждаются в такого рода помощи, потому что после любого сердечно-сосудистого события или обострения заболевания, потребовавшего пребывания в стационаре, остается множество вопросов, решение которых для пациентов не всегда очевидно. Многие из них неправильно себя ведут, думая, что, выписавшись из стационара, можно вернуться к привычному образу жизни, не очень строго следовать рекомендациям врачей. Но это не совсем так. Нахождение в стационаре – это только эпизод, обычно короткий. Потом человек возвращается в обычную жизнь, и здесь крайне важно придерживаться врачебных рекомендаций. От того, как пациент будет реализовывать все, что ему было рекомендовано, напрямую зависит успех проводимых мероприятий, качество и продолжительность его дальнейшей жизни. То есть, наша задача – найти в пациенте союзника. Тогда лечение будет успешным.
Беседу вела Наталия Лескова.